Aritmiák (Ritmuszavarok) és a pacemaker beültetése
Egy egészséges ember szíve élete minden percében ütemesen, az aktuális tevékenység által támasztott igényeknek megfelelő frekvenciával ver. Mindez automatikusan történik, anélkül hogy oda kellene figyelnünk rá akárcsak a légzés vagy a pislogás, a szinuszcsomó irányításával. Ez az a központ a szívben, amely a hozzá futó idegek által szállított „információkat” összegyűjti, és azok alapján mindig megfelelő ütemet diktál a szívnek. így lehetséges az, hogy a szív alkalmazkodni képes a változó terheléshez, amikor alszunk vagy pihenünk, lassabban dobog, amikor a busz után futunk, gyorsabban.
A szinuszcsomó
A szinuszcsomó a szívben egy szabad szemmel is aránylag jól kivehető dudort képez, amelyből vékony kis kötegek vezetnek a szív másik fontos ingerképző központjához, a pitvarkamrai, vagy más néven AV-csomóhoz. Ennek feladata egyrészt abban áll, hogy továbbadja az ingerületet más ingerképző és vezető rendszereknek, másrészt pedig abban, hogy egyfajta „kapuzáró” mechanizmus alapján szűrje a szinuszcsomóból érkező ingerületet, és csak bizonyos frekvenciát engedélyezzen a szívnek. Ez a maximális frekvencia a legtöbb ember esetén 190-200/perc ennél gyorsabb szívverés akkor sem jön létre, ha a szinuszcsomó azt diktálja.
A szívnek ugyanis két ütés között pihenésre, elernyedésre van szüksége, oxigént kell kapnia, hogy folytatni tudja a munkáját, márpedig 200/perces frekvencia fölött ez egyszerűen nem lehetséges. Az AV-csomó így tulajdonképpen „önvédelmi” célokat szolgál a szívben, olyan, mint egy biztonsági őr.
Mindemellett „igazgatóhelyettesi” feladatokat is ellát, mert bár az ingerképzésben a szinuszcsomónak van alárendelve, vagyis önállóan csak akkor irányíthatja a szív összehúzódásait, ha az előbbi valamilyen okból erre nem képes, a szinuszcsomó működéskiesése esetén neki kell elsőrendű központtá előlépnie. Az AV-csomó által diktált frekvencia azonban elmarad a szinuszcsomóétól, percenként kb. 40-50 ütés generálására képes a szinuszcsomó 72-200/perces frekvenciájához képest.
Aritmia
Se szeri, se száma azoknak a defektusoknak, amelyek ritmuszavar kialakulásához vezetnek mi több, a ritmuszavarok olyan sokfélék le hétnek, hogy diagnosztikájukkal és terápiájukkal a kardiológiának ma már egy külön ága, az ún. aritmológia foglalkozik. Ebben a cikkben ezért csupán a leggyakoribb és legfontosabb ritmuszavarok kerülnek ismertetésre.
- A szívbetegség alternatív terápiás gyógyítása
- Szívbetegek gyógyszeres terápiája
- Szívbetegség – rehabilitáció, diéta, szex
Ezek a cikkek is érdekelhetnek:
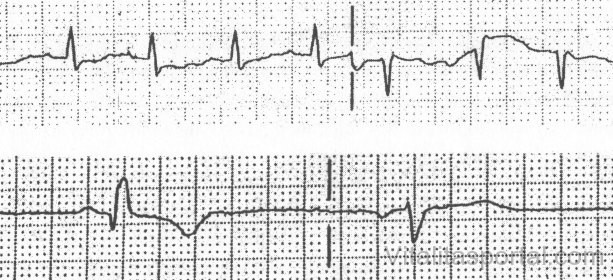
Fent: (felső ábra) Tachikardia EKG-képe. Minden egyes csúcs egy-egy ütést reprezentál, az EKG speciális papírján egy kis négyzet 25 milliszekundum, egy négyzet 250 milliszekundum időt jelent (ezek alapján négy nagy négyzet, vagyis 4x 250=1000 milliszekundum jelent 1 percet). A szívfrekvencia ezek alapján kb. 130/perc. Alsó ábra: 38/perc frekvenciájú bradikardia EKG-képe.
Tachikardia
A tachikardia gyors szívverést jelent, egészen pontosan 100/perc fölötti szívfrekvenciát, tekintet nélkül arra, hogy kiváltó tényező jelenlétében pl. erőteljes testmozgás vagy anélkül valósul-e meg. (Az utóbbi alapján természetesen megkülönböztetünk kóros és nem kóros tachikardiát.)
Bradikardia
A bradikardia a tachikardia ellentéte, vagyis túlságosan lassú, 50/perc alatti szívverést jelent. Ez egy sportoló esetén pihenés vagy mély alvás közben még normális is lehet, a legtöbb embernél azonban nem az. Minél többet edz ugyanis valaki, annál inkább hozzászokik a szíve a megterheléshez, és annál kisebb frekvencia mellett képes ugyanannyi vért az érpályába juttatni.
Az ilyen egyének ezért eleve alacsonyabb nyugalmi frekvenciával élnek, és csak nagyobb, tartósabb terhelés hatására érik el ugyanazt a szívfrekvenciát, amely az „átlagembernél” már kisebb fizikai aktivitásra kialakul. A kutatók megfigyelték azt is, hogy emlősökben a nyugalmi szívfrekvencia átlagértéke fordítottan arányos az adott faj várható élettartamával. Az alig néhány évet élő kisrágcsálóknál például nem ritka a 300/perc körüli érték, míg az elefánt szíve csupán 30-40-et üt percenként.
Az 50-60 közötti érték a legtöbbször még normális, vagyis nincs a hátterében ingerképzési vagy ingerületvezetési zavar, a 40-50 közötti érték csak kivételes esetekben figyelhető meg egészséges szíven, míg a 40 alatti mindig kórosnak számít. Ahogyan a szív elektorfiziológiai rendszere öregszik, lassul a nyugalmi szívfrekvencia, ezért idős embereknél számítani kell 60/percnél alacsonyabb értékekre is.
A bradikardia kialakulásának okai
A bradikardia sok esetben különböző gyógyszerek béta-blokkolók, propafenon, procainamid, quinidin, flecainid szedésekor, azok hatására vagy mellékhatására alakul ki, amelyek alkalmazása ezért különös óvatosságot igényel. A bradikardia ugyanis bizonyos határok fölött (inkább alatt) veszélyessé válhat, hiszen az életfontos szervek pl. az agy vagy a vesék nem kapnak elég vért, sőt mivel a szív saját maga biztosítja a vérellátását, a szívizomzat is oxigénhiányt szenvedhet.
Így ördögi kör alakul ki, amelyben a megfelelő frekvenciát tartani nem képes szív nem tudja ellátni vérrel saját magát, aminek következtében a benne helyet foglaló ingerképző és ingerületvezető rendszer károsodik, így a szívfrekvencia tovább csökken.
A folyamat így eszkalálódik, és addig tart, amíg a szív teljes elektrofiziológiai rendszere fel nem mondja a szolgálatot, vagy amíg a többi szerv az élettel össze nem egyeztethető oxigénhiányt nem szenved. A bradikardiát ezért mindig komolyan kell venni, és minden esetet, amelyben a pulzus (= szívfrekvencia) 60/perc alá csökken, kardiológussal ki kell vizsgáltatni.
A bradikardia tünetei
A bradikardia tünetei gyakran nem specifikusak; előfordulhat, hogy az érintett egyén hirtelen eszméletét veszti ezt nevezik syncope-nek (ejtsd: szinkópe), vagy kínzó szubjektív rosszullétre panaszkodik, az esetek jó részében azonban fáradtságon és gyengeségen kívül semmi nem utal a háttérben megbúvó komoly problémára.
A tünetek tulajdonképpen attól függenek, mennyire alacsony a szívfrekvencia 50/perces bradikardia tünetmentes is lehet, míg 30 alatti érték esetén már kevésbé valószínű, hogy a beteg a saját lábán jut be a kórházba, mert ekkor a vérnyomása már életveszélyesen alacsony.
Holter-monitor
A kórállapotot komplikálhatja, hogy a bradikardia átmeneti is lehet a beteg eszméletét veszti, kórházba kerül, ahol alaposan kivizsgálják, de semmilyen elváltozást nem találnak, sőt néhány perc múlva tünetmentesen, teljes jóllét közepette ébred.
Az orvosok ilyenkor igyekeznek kizárni minden olyan kórállapotot, amely syncopét okozhat (pl. vércukor szintesést), de visszamenőleg ez már nem mindig lehetséges. A bradikardiára gyanús betegeket ezért Holter-monitorral látják el, amely a nap 24 óráján át rögzíti az EKG-t, és amennyiben ez kóros frekvenciát mutat, pacemaker (ejtsd: pészméker) beültetése jön szóba.
A pacemaker
A pacemaker eredeti ötletét egy New Yorki kardiológus, dr. Albert Hyman dolgozta ki 1930-ban, 1958-ban pedig sor került az első ilyen szerkezet beültetésére. A beavatkozást dr. Ake Senning szívsebész végezte egy Rune Elmqvist mérnök által készített műszerrel, Svédországban. Betegük, Arn Larsson, aki akkor negyvenhárom éves volt és életveszélyes bradikardiában szenvedett, ezzel bevonult az orvos történelembe. A pacemakerrel még negyvenhárom évet élt; 2001. december 28-án daganatos betegségben halt meg.
A pacemaker működése
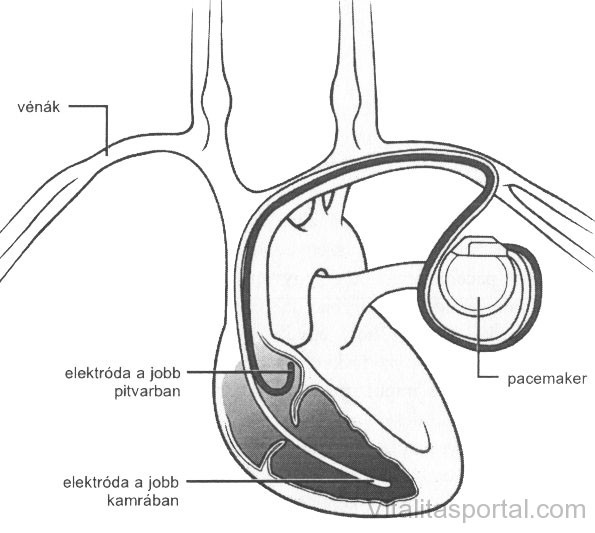
A pacemaker lényege, hogy egy kis elektród segítségével képes érzékelni a mindenkori szívfrekvenciát, és amennyiben azt „kevésnek találja”, elektromos impulzust ad le, amely a szívet összehúzódásra készteti. Saját működését apró kis akkumulátor biztosítja, amely attól függően, hogy a pacemakernek milyen gyakran kell aktiválódnia, 8-15 évig tart.
Ha lemerül, ezt a készülék előre jelzi, az akkumulátor egyszerű ambuláns ellátás keretében is kicserélhető. Magának a készüléknek a beültetése sem bonyolult, nem igényel nyitott mellkasi műtétet, csupán egy kisebb metszést a kulcscsont alatt.
A pacemaker beültetése
Ott a bőr alatti kötőszövetben helyezik el, elektródjait pedig röntgenkontroll alatt vezetik be a szív valamelyik üregébe. A pacemaker beültetésének csak rendkívül ritkán vannak szövődményei, ezek is enyhék. A műtéti területen véraláfutás vagy főleg véralvadásgátlót szedő egyéneknél bevérzés keletkezhet, amely azonban néhány napon belül nyomtalanul elmúlik.
A mai modern készülékek már igen „esztétikusak”, méretük nem haladja meg egy gyufásdobozét, súlyuk alig 15 g. Létezik egy és kétkamrás változatuk: az előbbi esetben az elektródát a jobb kamrába vagy a jobb pitvarba vezetik, míg az utóbbiban mindkettőbe.
A készülék természetesen programozható; a beteg testtömegének, kondíciójának és komfortérzetének megfelelően az orvos állítja be azt a frekvenciahatárt, amely alatt a pacemakernek működésbe kell lépnie, ha például 60/perces frekvenciára állítják, akkor kezd aktiválódni, amikor a szívizomzat egy teljes másodpercet kihagy.
A pacemakerrel rendelkező személyek
A pacemakert viselő egyén a beavatkozást követően általában visszatérhet eredeti életviteléhez, aktivitásához semmi szükség arra, hogy értelmetlen korlátok közé szorítsa magát. Továbbra is nyugodtan sportolhat, szórakozhat, élhet szexuális életet. Mivel azonban a pacemaker elektromos szerkezet, más elektromos létesítmények például magasfeszültségű vezetékek vagy használati eszközök, pl. mobiltelefon, zavarhatják a működését.
Ez azonban csak akkor következik be, ha a fentiek a pacemaker közvetlen közelébe kerülnek, például a beteg hozzáfog megmászni egy villanypóznát. Ami a mobiltelefonokat illeti, velük csupán arra kell vigyázni, hogy az ember ne közvetlenül a pacemaker fölött, valamelyik ingzsebében hordja őket.
Extraszisztolé (ES)
Az extraszisztolé idő előtt bekövetkező vagy „plusz” ütést jelent, amely attól függően nevezhető normálisnak vagy abnormálisnak, hogy milyen gyakorisággal és a szív mely részéből indul. Időnként leginkább izgatottság, idegesség hatására egészséges emberben is megjelenhet; ez az az érzés, amikor ránézünk életünk nagy szerelmére, és úgymond „megdobban a szívünk”.
Az extraszisztolé legfontosabb ismertetőjegye, hogy nem a szinuszcsomóból ered; a szívnek bármely más része generálhatja, de soha nem a szinuszcsomó. Eszerint beszélhetünk például pitvari vagy kamrai extraszisztoléról, amelyek közül általában az előbbi ártalmatlanabb, és amelyek EKG-n is jól megkülönböztethetők. Tüneteket csak az esetek kis részében okoznak; időnkénti megjelenésük ritkán igényel beavatkozást, fennállásuk a szív általános állapotával nemigen áll összhangban.
Egyebekben egészséges, jó szívműködésű egyén esetén, ha más vizsgálóeljárásokkal (terheléses EKG és szívultrahang) eltérés nem igazolható az extraszisztolék jelenléte élettaninak tekinthető, ám ismerten szívbeteg vagy infarktuson átesett embereknél az ilyen jelenség korántsem kívánatos, éppen ezért alapos kivizsgálást, indokolt esetben orvosi beavatkozást tesz szükségessé.
Kutatások támasztják ugyanis alá, hogy infarktuson átesett betegeken az extraszisztolék kialakulásának gyakorisága egyenesen arányos a mortalitással, vagyis az elhalálozás valószínűségével. Ezzel kapcsolatban végeztek egy széles körű tanulmányt is, az ún. CAST tanulmányt, amelynek adatai azonban ellentmondásosak.
Szisztolét okozó káros anyagok
Extraszisztolét bizonyos drogok is okozhatnak (orvosi szempontból a „drog” kifejezés alatt nem csupán kábítószereket, hanem gyógyszereket, növényi alkaloidokat és élvezeti szereket értünk) ilyen pl. az alkohol, a koffein, de a jelenség alvásmegvonás vagy egyszerűen az öregedés hatására is kialakulhat.
Ritkán előfordulhat, hogy bár a szívnek fizikálisan semmi baja, a beteget annyira zavarják ezek az extra ütések, hogy kezelés válik szükségessé. Az első vonalbeli szerek ilyenkor a béta-blokkolók; alaposan át kell azonban gondolni, valóban nagyobb haszon várható-e a gyógyszer szedésétől, mint amekkora kár a mellékhatásokból származhat.

Szerző: Griffel Tibor
Végzettség: ELTE – Eötvös Loránd Tudományegyetem. Szakterület: a szív- és érrendszeri betegségek, gasztroenterológiai betegségek és a légzőrendszeri betegségek. Jelenleg reflexológus, életmód és tanácsadó terapeuta tanulmányokat is végzek.