Tüdőgyulladás, megfázás tünetei és kezelése
A tüdőgyulladás a tüdő szöveteiben és légutaiban kialakuló gyulladás orvosi neve. Attól függően, hogy mi volt a kiváltó ok, és mennyire érzékeny a beteg, a tüdőgyulladás súlyossága az enyhétől egészen az életveszélyesig terjedhet.
A legveszélyeztetettebbek az idősek, a nagyon fiatalok, a dohányzók és azok, akik immunológiai betegségben, szív vagy tüdőbetegségben, cukorbetegségben vagy alkoholizmusban szenvednek. A fertőzés megelőzése érdekében ezeknek az embereknek ajánlatos beoltatni magukat a tüdőgyulladást okozó Pneumococcus baktérium ellen. A tüdőgyulladás műtét utáni életveszélyes szövődmény is lehet.
FELSŐ LÉGÚTI FERTŐZÉSEK |
|||
|---|---|---|---|
| Kiváltó ok | Tünetek | Kezelés | Időtartam |
| KÖZÖNSÉGES MEGFÁZÁS | #colspan#q | ||
| Több mint kétszáz különböző vírus. | Rossz közérzet és torokfájás, orrdugulás vagy orrfolyás, köhögés és fejfájás. | Enyhítsük a tüneteket vény nélküli szerekkel: a lázat acetaminophennel, a torokfájást mentolos cukrokkal, az orrdugulást orr-cseppel, a köhögést pedig sziruppal. | A megfázás többnyire maximum egy hétig tart. |
| HERPESZ | |||
| A herpes simplex vírus okozza, mely a fellángolások közt nyugalmi állapotban van. Ezeket kiválthatja hideg, napsütés vagy stressz; vannak nők, akikben a havivérzés idején lángol fel; igen fertőző. | A száj vagy az orr körül kialakuló sebek. Első jele a bőr feszessége és bizsergése, majd apró, fájdalmas hólyagok alakulnak ki. A hólyag nedvedző sebbé változik, majd leszárad és beheged. | A bizsergő fázisban alkalmazott antivirális kenőcsök és tabletták megelőzhetik a seb kialakulását. A fájdalomcsillapítás egyik otthon is alkalmazható módja a vény nélkül kapható érzéstelenítő zselé vagy jég alkalmazása. | Öt-tíz nap. Ne érintsük meg a nedvedző sebet, mert így átvihetjük a fertőzést a szemünkre vagy a nemi szervünkre. |
| ARCÜREGGYULLADÁS | |||
| Nagy mennyiségű váladék felgyülemlése megfázás után az arc- vagy a homloküregben. Állandó arcüreggyulladás alakulhat ki allergiás rhinitis miatt, amelyet pollen, por és szennyező anyagok válthatnak ki. | Fájdalom az arc és a homlok területén, súlyos esetben torokgyulladás vagy fülfertőzés. | Orrdugulás-csökkentőkkel és antibiotikumokkal kell kezelni, mert különben krónikus problémává alakulhat, és műtétre lehet szükség, hogy segítsék a folyadék távozását az arcüregekből. Csökkenthetjük az orrdugulást, ha törülközővel a fejünkön egy fazék forró víz fölé hajolva meleg gőzt inhalálunk be. | Tíz napig is eltarthat. Egy hétnél hosszabb ideig ne használjunk orrdugulás-csökkentőket - se tabletta, se spray formájában -, mivel súlyosbíthatják az orrdugulást. |
| FÜLFERTŐZÉSEK | |||
| Megfázás vagy allergiás reakció után a hurut vagy a gyulladás miatt megvastagodott nyálkahártya elzárhatja a fülkürtöt, amely összeköti a középfület az orrgarattal, így a középfülben gennyes váladék szaporodik fel. | Az egyensúlyzavar, a tompa, lüktető fájdalom és a láz együttes megjelenése a középfül gyulladásos megbetegedésére (otitis média) utal. Kezelés nélkül a dobhártya átszakadhat, ami halláscsökkenéshez vezet. | Az orrdugulás-csökkentők és az acetaminophen enyhítheti a kellemetlen tüneteket, de súlyos fájdalom esetén sürgős orvosi segítségre van szükség. A középfülgyulladást antibiotikumokkal és fülcseppekkel lehet kezelni. | Egy hét. |
| TOROKGYULLADÁS | |||
| A torok fertőzése, amelyet zömében vírus vagy kisebb százalékban Streptococcus-bakté-rium okoz. A visszatérő torokgyulladás dohányzás vagy allergia, például szénanátha következtében is kialakulhat. | A torok hátsó része nyeléskor fáj, a hang rekedtté válik, és az állkapocs alatti nyirokcsomók megnagyobbodnak. Fejfájás is jelentkezhet. | Igyunk sok folyadékot, gargarizáljunk meleg, sós vízzel, szopogassunk torokfájás-csillapító cukorkát. Nemszteroid gyulladásgátlókra és antibiotikumokra is szükség lehet. | Egy héttől tíz napig. |
| GÉGEGYULLADÁS | |||
| Általában megfázás után alakul ki, de okozhatja a hangszalagok túlzott erőltetése vagy a dohányzás. A megduzzadt gége akadályozza a levegő áramlását a hangszalagok között, ami a hang ideiglenes elvesztését okozhatja. | Rekedt hang és irritáló köhögés. | Úgy kell kezelni, mint egy enyhe influenzát: maradjunk ágyban, pihenjünk, szedjünk acetaminophent, és igyunk sok meleg folyadékot. Pihentessük a hangunkat, lélegezzünk be gőzt a forró zuhany alatt. | Ha a rekedtség vagy a hang elvesztése több mint egy hétig tart, forduljunk orvoshoz, mivel ez ritka esetben a rák jele is lehet. |
| MONONUCLEOSIS INFECTIOSA | |||
| A fehérvérsejtek nagyon gyakori vírusfertőzése, amelyet mirigyláznak is neveznek. Kórokozója az EBV (Ebstein-Barr-vírus). Szoros érintkezéssel terjed („csókbetegségnek" is nevezik), különösen gyakori fiatal felnőttek körében. Levegő útján nem terjed. Lappangási ideje tíz nap. | Láz, torokfájás, megduzzadt mandulák és a nyaki, hónalji és ágyéki nyirokcsomók fájdalmas megnagyobbodása, amely négy-hat hét alatt alakul ki. Általános rossz közérzet és letargia jellemzi, és kanyarószerű kiütés jelenhet meg a törzsön, a karon és a lábon. | Nincs specifikus kezelési módja. Ha egy mono-nucleoisos beteg ampi-cillin vagy amoxicillin antibiotikumot szed, vörös foltok jelenhetnek meg a bőrén. A fertőzés miatt a lép megnagyobbodhat, és a máj is megfertőződhet, ami sárgasághoz vagy hepatitishez vezet. | A gyógyulás akár hat hónapig eltarthat. Gyakori a visszaesés; létfontosságú, hogy a beteg sokat pihenjen, mert előfordulhat krónikusfáradtságszindróma is. |
| TÜSZŐS MANDULAGYULLADÁS | |||
| Baktérium vagy vírus okozhatja. Nagyon köny-nyen terjedő fertőzés. A torok hátulsó részében található torokmandulákat apró, fehér, gennyes pontok tarkítják. | Erős torokfájás, megduzzadt nyaki nyirokcsomók, köhögés, láz és fáradtság. | Maradjunk ágyban, igyunk sok folyadékot, gargarizáljunk meleg, sós vízzel, együnk pépes ételeket. Bakteriális fertőzés esetén antibiotikumra van szükség. | Tíz nap. Ha a mandula körül tályog alakul ki, antibiotikumokra, esetleg gégészeti feltárásra van szükség. |
Bakteriális tüdőgyulladás- kezelés hiányában mellhártyagyulladáshoz vezethet
Ez a típus spontán is kialakulhat, de általában egy másik betegség, például influenza vagy krónikus hörghurut után bekövetkező felülfertőzés eredménye. Általában a Streptococcus pneumoniae baktérium (másik nevén Pneumococcus) okozza, de gyakran szerepet játszik a Staphylococcus aureus is olyan esetekben, amikor a tüdőgyulladás influenzát követően alakul ki. Az ezzel a típussal jellemzően együtt járó tünetek közé tartozik a hidegrázásos magas láz, az – általában vér jelenléte miatt – elszíneződött köpet. A mellhártyagyulladás a betegség gyakori szövődménye. Általában antibiotikumokkal kezelik.
Vírusos tüdőgyulladásból bakteriális fertőzés
A tüdőfertőzéseket okozó számos vírus például az influenzavírus, vírusos tüdőgyulladást okozhat. Ez általában lassabban alakul ki, mint a bakteriális tüdőgyulladás. Kezdetben száraz köhögés, fejfájás, izomfájdalom, láz és letargia jelentkezik. A betegség előrehaladtával produktív (köpettermelő) köhögés alakul ki, amely gyakran együtt jár véres köpettel és légszomjjal. A nem javuló vírusfertőzést bakteriális tüdőgyulladás követheti.
- Tüdőgyulladás – höröghurut, influenza
- Szója oka lehet a női hőhullámoknak? A szója és a rák
- HIV-enterocolitis (Vírusok okozta colitisek)
Ezek a cikkek is érdekelhetnek:
Mycoplasmas tüdőgyulladás: fontos az antibiotikumos kezelésű!
Ez a fajta tüdőgyulladás gyakori a fiatal felnőttek körében. A betegséget a Mycoplasma pneumoniae nevű mikroorganizmus (baktérium) okozza. A tünetek közé tartozik a heves, nem produktív, állandó köhögés és a hirtelen jelentkező fejfájás. A bakteriális és vírusos tüdőgyulladásra jellemző magas láz általában elmarad. A betegség gyakran lassan súlyosbodik. Általában antibiotikumokkal kezelik.
Tüdőbetegségek A-tól Z-ig
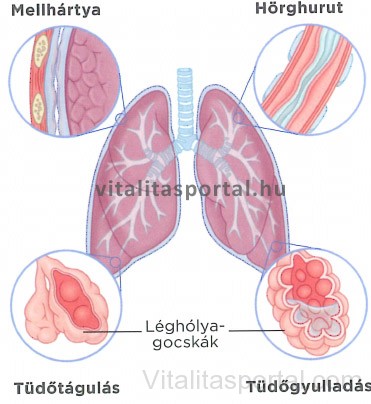
A tüdő különböző részeit különböző betegségek támadják. A bronchitis a nagyobb légutakat érinti, a tüdőgyulladás a kisebb légutakat és a léghólyagocskákat. Tüdőtágulás esetén a léghólyagocskák tönkremennek, csökkentve azt a felületet, amelyen keresztül az oxigéncsere végbemehet.
Mellhártyagyulladás: biztos jele a szúró, mellkasi fájdalom belégzéskor
A mellhártya a mellüreget bélelő és a tüdőket körülvevő kettős savós hártya. A két membrán közti tér folyadékkal telt, amely a tüdő kitágulásakor és összezsugorodásakor síkosítóként szolgál. Mellhártyagyulladás általában egy másik fertőzést, például tüdőgyulladást követően alakul ki. Legfőbb tünete a belégzéskor jelentkező éles, szúró mellkasi fáj-dalom. Kezelésére fájdalomcsillapítót, valamint a háttérben meghúzódó fertőzés leküzdésére antibiotikumokat alkalmaznak.
Influenza megelőzésére érdemes védőoltást alkalmazni. Különösen a krónikus betegek és az idősek veszélyeztetettek
Az influenza a felső és az alsó légutakat egyaránt érintő, akut légzőszervi betegség. Lázzal, sajgó végtagokkal, izomfájdalommal, fej- és torokfájással, gyengeséggel, letargiával jár. Ezek a tünetek kevésbé nyilvánvalóak az influenza enyhébb formáiban, de a köhögés és az orrdugulás gyakori. A betegséget vírus okozza: a legtöbbször az influenza A-vírus, ritkábban a B és a C. A C típus esetén a tünetek szinte megkülönböztethetetlenek a közönséges megfázás tüneteitől: ilyenkor nem jelentkezik izomfájdalom vagy láz. Az influenzajárványok általában szezonálisak, ám járványok az év bármely időszakában kialakulhatnak. A tünetek súlyossága attól függően változik, hogy melyik vírustörzsről van szó (ezek a törzsek gyakran mutálódnak), és mennyire érzékeny a beteg.
Az influenza legsúlyosabb formáját az A típusú influenzavírus okozza. Cseppfertőzés útján terjed, amelyeket köhögés, tüsszentés és beszéd közben lélegzünk ki. A tünetek általában hirtelen jelennek meg, a fertőzés után egy-három nappal, és hat-tíz napig tartanak. A legnagyobb veszélyt a tüdő másodlagos, bakteriális felülfertőződése jelenti. Ez az akut hörghuruttól a súlyos bakteriális tüdőgyulladásig terjedhet, és a fiatalok, az idősek, a cukorbetegek, az immunrendszeri betegségben szenvedők, a szív- és tüdőbetegek különösen érzékenyek rá.
Minden évben három-öt millió esetben lép föl súlyos influenza, amely világszerte negyed-fél millió halálesetet okoz.
A védőoltás elsősorban azoknak ajánlott, akiknél fennál a szövődmények kockázata
A védőoltás megfelelő védelmet nyújt az influenza ellen; a leginkább azoknak ajánlják, akiknél fennáll a szövődmények kockázata. A védőoltást úgy tervezik, hogy csak az ellen a vírustörzs ellen legyen hatékony, amely a kutatók szerint a leggyakoribb lesz az elkövetkező hónapokban. Az oltás nem véd a többi törzs-zsel szemben.
Az influenzaoltást egyébként mindazoknak ajánlják, akiknél nagy a kockázat, vagyis minden ötvenévesnél idősebb embernek, tartós ápolást nyújtó intézményben lévőknek, olyan felnőtteknek és hat hónapnál idősebb gyermekeknek, akik krónikus szív- vagy tüdőbetegségben, például asztmában szenvednek; influenzaszezonban azoknak a terhes nőknek is, akik már betöltötték a terhesség harmadik hónapját.
Oltásra van szükségük továbbá az orvosoknak, nővéreknek, az egészségügyi intézményben dolgozóknak, akik nagy kockázatú személyekkel találkozhatnak. Az influenzaoltást nem kaphatják meg azok, akik allergiásak a tojásra, és akiknek a szervezete korábban hevesen reagált az oltásra. Járványok idején ezeknek az embereknek kerülniük kell az érintkezést minden potenciális vírushordozóval.
Hogyan győzzük le az influenzát? A vitaminpótlás és a pihenés segíthet!
Az influenza kezelésének hagyományos módszerei közé tartozik az ágynyugalom, a sok folyadék, a láz és a kellemetlen diszkomfo rtérzések enyhítésére szolgáló szerek. Az antibiotikumoknak semmilyen hatásuk nincs az influenzavírusra, de nem javuló esetben alkalmazhatják a felülfertőzések leküzdésére. A vírusfertőzések kezelése azért nehéz, mert a vírusok az emberi sejteken belül szaporodnak, így bármilyen gyógyszeres beavatkozás a gazdasejtet (emberi sejt) is károsítja. Kifejlesztettek azonban néhány olyan gyógyszert, amely viszonylag szelektíven hat a vírusokra, és megakadályozza azok szaporodását a gazdasejtben.
E vényköteles gyógyszerek szedését csak akkor rendelik el, ha valaki a veszélyeztetett csoportba tartozik, és a vírust kimutatták a szervezetében. Ha ezeket a szereket korán, rögtön a tünetek jelentkezésekor adják, csökkenthetik a tünetek súlyosságát és időtartamát. Az influenza A-törzsekre ható antivirális hatóanyag az amantadin és a rimantidin. Ezek mellékhatása lehet idegesség, szédülés, csökkent koncentrálóképesség és hányinger. Az influenza A- vagy B-vírus okozta akut fertőzés kezelésére felnőtteknél és hétévesnél idősebb gyermekeknél alkalmazható még a zanamivir. Az ozeltamivirt felnőttek és tizenhárom évesnél idősebb gyermekek számára ajánlják.
Hörghurut: száraz köhögéssel és hőemelkedéssel jár
A hörghurut (bronchitis) lehet akut vagy krónikus. Az ismétlődő akut hörghurut krónikussá válhat.
Az akut hörghurut általában télen alakul ki, gyakran vírusos felső légúti fertőzés, például közönséges megfázás vagy influenza után. Kiválthatja légszennyezés is, amely fokozza a légutak érzékenységét. A hörgőket – a légcsőből (tracheából) elágazó csöveket – baktériumok támadják meg, és az érintett területen gyulladás alakul ki.
Milyen tünetei vannak a hörghurutnak?
A kezdeti tünetek közé tartozik az enyhe láz és a száraz köhögés, amely néhány nap után sárgászöld, fertőzésre utaló köpetet kezd termelni. A légzést jellegzetes zihálás és légszomj nehezítheti, a köhögés fájdalmat okozhat. A betegnek hő-emelkedése is lehet.
Ez a stádium néhány napig tart, majd a láz megszűnik. A köhögés akár tíz napig megmaradhat.
A krónikus hörghurut az állandó irritál miatt alakul ki (például dohányzás).
Fájdalom és láz nélkül szinte minden nap köpettermelő köhögés jelentkezik, legalább három egymást követő hónapon át, legalább két egymást követő évben.
Mindenkinek, akinél fennáll a légúti betegségek szövődményeinek veszélye – fiatalok, idősek, cukorbetegségben, immunrendszeri rendellenességben, szív- és tüdőbetegségben szenvedők -, orvoshoz kell fordulnia, ha a hörghurut tünetei jelentkeznek. Ezt javasolják mindenkinek, aki légzési nehézségekkel küzd, különösen a dohányzóknak és azoknak, akiknek a lakóhelyén nagymértékben szennyezett a levegő.
Hogyan kezelhető a hörghurut? Bőséges folyadékbevitel és antibiotikumok javasoltak
Használjunk párásítót, és igyunk sok folyadékot. A baktériumok leküzdésére antibiotikumokat is felírhatnak. Forduljunk orvoshoz, ha három napon át súlyos légszomjunk van, ha vért köhögünk fel, vagy ha folyamatosan magas a lázunk.
A hörghurut tüneteinek csökkentése érdekében kapcsoljuk be a párásítót; pihenjünk, amennyit csali tudunk; fontoljuk meg nemszteroid gyúl1 adásgátlók használatát; kérjük ki orvosunk tanácsát a köptetőkkel kapcsolatban.
Környezeti és foglalkozási ártalmak is gyakran állnak a légzőszervei betegségek hátterében.
A környezet és a munkahely számos életveszélyes légzőszervi problémát okoz, és évről évre több ilyen betegséget ismernek fel. Szerencsére a megelőzés is fejlődik. A problémák három fő típusa a pneumoconiosis, az extrinszik allergiás alveolitis és a foglalkozási ártalomként kialakuló asztma.
Pneumoconiosis: a belélegzett por és apró részecskék okozzák
Ásványi anyagokból származó, apró porrészecskék belélegzése okozza. Három fő típusa az azbesztózis (amelyet belélegzett azbesztrostok okoznak); a szilikózis (amelyet szilikon-dioxid vagy kvarcrészecskék okoznak); és a bányászbetegség („feketetüdő-betegség”, amelyet a szénpor idéz elő). Szilikózis és azbesztózis esetén a tüdő szövetei egyre rostosabbá válnak, ami a tüdő csökkenő működőképességével jár; az azbesztózis a szennyezéssel való találkozás után tíz-negyven évvel alakul ki; a betegekben gyakran fejlődik ki tüdőrák. A légszomj és az oxigénhiány egyre nő, míg végül a tüdő nem képes tovább működni. A diagnózis felállítása és a tünetek súlyosságának megállapítása mellkasröntgen és légzésfunkciós tesztek alapján történik. Ezek a betegségek általában végül halálosak, és az egyetlen kezelés az oxigénterápia.
Az allergénekkel szembeni túlérzékenység miatt a tüdő léghólyagocskáiban (az alveolusokban) gyulladás alakul ki, környezetükben rostos szövet képződik. Az allergének a belélegzett szerves porban találhatók; lehetnek baktériumok, gombaspórák és más élőlények fehérjéi. A reakció lehet akut vagy lassan, évek alatt súlyosbodó. Az akut gyulladás fáradtsággal, mellkasi szorító érzéssel, köhögéssel és nehézlégzéssel jár együtt; más esetekben fogyás, egyre erősebb köhögés, az ujjak és lábujjak végének megduzzaclása is bekövetkezhet. A kezelés abból áll, hogy hörgőtágítókkal és gyulladáscsökkentő gyógyszerekkel stabilizálják a beteg állapotát.
Mi az asztma? Gyógyítható?
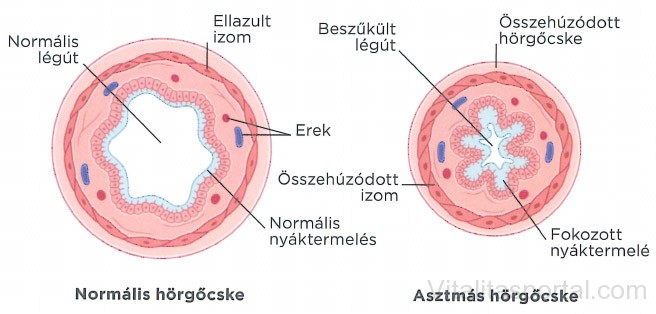
Az asztma légzőszervi betegség, amelyben a kis hörgők falában lévő izmok összehúzódva hörgőgörcsöt okoznak; ehhez társul a légutakat bélelő nyálkahártya gyulladása és a légúti váladék fokozott termelődése.
Az asztma különösen gyakori, és a megelőzés és a kezelés fejlesztésére tett erőfeszítések ellenére továbbra is nő az asztmás betegek és az asztma miatti halálozások száma. A betegség elsődleges oka egyelőre ismeretlen, bár a rohamokat sok környezeti és más inger, például testmozgás kiválthatja.
Milyen tünetekkel jár az asztma? Ne ijedjünk meg, gyógyszerrel enyhíthetőek a panaszok!
Az asztmás betegeknek fulladásérzésük van; jellemző a köhögés, a nehézlégzés és a légszomj, amely kezelés nélkül órákig is eltarthat. A nagyon súlyos asztma – status asthmaticus vagy súlyos, nem szűnő asztmás roham – életveszélyes, és általában kórházi kezelést igényel.
A készülékhez csatlakoztatható tartály (spacer) hasznos lehet, mivel lehetővé teszi, hogy ne kelljen egyszerre lenyomni a gombot és belélegezni a szert. A gyógyszer addig az adagolóban marad, amíg be nem lélegezzük.
Mivel az asztmát a légutak gyulladása okozza, egyes betegeknek szinte állandóan nehézlégzésük van. Ez ördögi kör: a légutak nyálkahártyája megduzzad és fokozottan termel nyálkát, amely beszűkíti a légutakat, csökkentve a rajtuk átáramlani képes levegő mennyiségét. Ugyanakkor a kis légutak simaizmai görcsösen összehúzódnak, ami fokozza a szűkületet.
Extrinszik asztmának tartjuk a betegségnek azt a formáját, amelyben az asztmát kiváltó ágens jelenlétét klinikai és laboratóriumi vizsgálatokkal igazolják. Ezt a típusát számos allergén kiválthatja, leggyakrabban a pollen, a poratkák ürüléke és a macskaszőrön található, az állat hámsejtjeiből származó fehérjék. Ezt a típusú asztmát atópiásnak is nevezik, ami nem más, mint az allergiás reakciók kialakulására való öröklött készség.
Az asztma kezelésének célja nem a gyógyítás, hanem a tüdő normál működésének fenntartása
Az asztma nem gyógyítható betegség. A kezelés célja az asztmás rohamok megszüntetése és a normális aktivitási szint fenntartása. A tüdőnek normálisan kell működnie, s ennek érdekében a betegnek a legbiztonságosabb és legkisebb dózisú gyógyszert kell szednie a tünetek enyhítésére, és jó kapcsolatban kell lennie az őt gondozó szakemberekkel.
gáz, a háztartási tisztítószerek és tüzelőanyagok; a légzőszervi fertőzések, például akut vagy krónikus hörghurut, megfázás; a testedzés, különösen hideg télben; egyes gyógyszerek, jellemzően az aszpirin és a nemszteroid gyulladásgátlók; a szulfáttartalmú tartósítószerek; a lelki stressz, valamint a munkahelyen található vegyszerek, szerves anyagok (foglalkozási ártalomként kialakuló asztma).
Az eosinophil granulocytáknak nevezett immunsejteket aktiválja az allergén, így azok a következő találkozáskor a normálisnál agresszívebben reagálnak. Hajlamosak más allergének hatására is aktiválódni. Az asztmának ez a típusa általában gyermekkorban kezdődik, és sok esetben a későbbiek során is megmarad. Ritkán alakul ki 35 éves kor után.
Intrinszik asztma: nőknél gyakoribb, mint férfiaknál
Ha nem találnak specifikus allergént, a betegséget intrinszik asztmának nevezik. Ez a típus általában később alakul ki, valószínűleg csak harmincöt éves kor után; nőkben gyakoribb, mint férfiakban. Az intrinszik asztmás rohamokat stressz, érzelmi krízis vagy testedzés válthatja ki. Bár a betegség a legtöbb esetben kezelhető, továbbra is aggasztóan sok ember kerül miatta kórházba.
Hogyan diagnosztizálják az asztmát? Allergiavizsgálatra is szükség lesz!
Az asztma diagnózisát jellemzően a száraz köhögéssel és nehézlégzéssel társuló, hirtelen bekövetkező légszomj alapján állítják fel. Az orvos ilyenkor légzésfunkciós vizsgálatokat javasol, hogy kiderüljön, mennyi levegő tud távozni a tüdőből kilégzéskor. Ha fölmerül a gyanú, hogy allergia okozza a betegséget, allergiavizsgálatokra is sor kerülhet.
A csúcsáramlásmérő igen fontos eszköz az asztmás betegek otthoni monitorozására, és használata minden asztmás számára ajánlott. A beteg belefúj a csúcsáramlásmérőbe, amely rögzíti a maximális kilégzési rátát: ez a kilégzési csúcsáramlásráta.
A spirométer nevű tüdőfunkciós tesztet általában évente végzik el. Ez azt méri, mennyi levegő távozik erőltetett kilégzéskor egy másodperc alatt, és mennyi idő alatt ürül ki a tüdő belégzés után: ez az erőltetett vitálkapacitás. A teszteket hörgőtágítók alkalmazása előtt és után is elvégzik. Az asztmát akkor állapítják meg, ha a hörgőtágítók hatására javulnak az eredmények. Ekkor bőrtapaszteszteket is végezhetnek annak megállapítására, hogy a betegségben van-e szerepe allergénnek.
Ha a bőrtesztek nem mutatnak ki semmilyen allergiát, saját magunknak kell kiderítenünk, melyek a kiváltó tényezők. Ennek az a legjobb módja, ha naplót vezetünk, amelyben leírjuk az asztma tüneteit, tízes skálán osztályozva a súlyosságukat, és feltüntetjük a jelen lévő külső tényezőket. Jegyezzük le például, ha a nehézlégzés fokozódik, amikor forgalmas út mellett haladunk vagy bizonyos háztartási tiszítószert használunk. Ám ne felejtsük, hogy gyakran nem csak egy tényező hat ránk, sőt kialakulhat más tényezőkkel szembeni túlérzékenység is.
Mire számíthatunk asztmával? A rohamok megelőzése a legfontosabb cél!
Ha megállapították az asztmát, állandó orvosi ellenőrzésre van szükség. A kezelés egyik legfontosabb módja azonban, hogy megtesszük a megfelelő lépéseket a rohamokat kiváltó tényezők elkerülésére. Maradjunk például zárt helyen, amikor magas annak a pollennek a légköri koncentrációja, amelyre allergiásak vagyunk, vagy viseljünk maszkot, ha kimegyünk a szabadba; kerüljük a macskákat és a kutyákat, ha allergiásak vagyunk az állati szőrre.
Az asztma kezelésének módja a tünetek súlyosságától függ. Enyhe, időszakos asztmáról beszélünk, ha a tünetek heti két alkalomnál ritkábban fordulnak elő, és a belélegzett, kis dózisú kortikoszteroidok segíthetnek a hörgők hiperérzékenységének csökkentésében.
Az asztma mérsékeltnek és tartósnak tekinthető, ha a tünetek heti kettőnél többször, időnként éjszaka jelentkeznek. Ilyen esetekben hasznosak a beteg számára a naponta adagolt, kis dózisú, belélegzett kortikoszteroidok.
Súlyos asztma esetén a tünetek folyamatosan fennállnak, és nagy dózisú belélegzett szteroidokra vagy naponta szedett prednizolonra van szükség a tünetek kontrollálására.
Az asztmás betegek számára javasolt a csúcsáramlásmérő otthoni használata, hogy monitorozhassák egészségi állapotukat, és megtehessék a szükséges lépéseket, ha állapotuk rosszabbodik.
Használhatunk inhalálható hörgőtágítókat is, például testmozgás kiváltotta asztmánál edzés előtt a roham megelőzésére vagy roham közben a tünetek enyhítésére. Ilyen gyógyszer mindig legyen nálunk, hirtelen fellépő roham esetén ugyanis mérsékelheti a hörgők görcsét.
A nyáktermelés csökkentésére belélegezhető gyógyszereket használhatunk. Valószínűleg többféle gyógyszer kombinációját rendelik el egyéni igényeinknek megfelelően. A belélegezhető, inhalativ szerek kedvezők, mert kis gyógyszermennyiséggel jó terápiás hatás érhető el, és mivel kevés szívódik fel a tüdőből, a mellékhatások jelentkezésének veszélye csekély.
A nőkben kialakuló tüdőrák az esetek mintegy 80 százalékában a dohányzás következménye.
A tüdőrák a nők körében a harmadik vezető halálok a rákbetegségek között az emlőrák és a vastag- és végbélrák után. A dohányzó nők száma továbbra is emelkedik, ezzel párhuzamosan a tüdőrákban szenvedőké is. Észrevehetően nőtt továbbá a rák gyakorisága a nem dohányzó nők körében, ami valószínűleg környezeti tényezőknek köszönhető.
Egyes adatok azt mutatják, hogy a nők sebezhetőbbek a tüdőrákkal szemben: más szóval egy dohányzó nőnek nagyobb valószínűséggel károsodik a tüdeje, mint egy ugyanannyit dohányzó férfinak. A dohányzás időtartama és mértéke arányosan növeli a tüdőrák megjelenésének kockázatát.
A dohányzó nők száma továbbra is emelkedik, ezzel párhuzamosan a tüdőrákban szenvedőké.
A tüdőrák tünet nélkül, alattomosan fejlődik ki, és amikor már tüneteket okoz, többnyire nagy és továbbterjedt. Ekkor fő tünete a köhögés, különösen a köpettermelő, esetenként véres köhögés. Egyéb tünetei a légzési nehézségek; a mellkasi vagy hátközépi fájdalom; a nyelési nehézségek; a rekedtes hang és a nem szándékos fogyás.
Jó hírünk van azonban azoknak a nőknek, akik abbahagyják a dohányzást, még ha évekig erős dohányosok voltak is: tizenöt év múlva a tüdőrák kockázata esetükben sem lesz magasabb, mint egy sohasem dohányzó embernél. Egy dohányos partnerrel élő nem dohányzó esetében azonban kétszeresére nő a tüdőrák kialakulásának kockázata.
Bár jelenleg a tüdőrákban szenvedő betegeknek csak kis csoportja gyógyul meg teljesen, számos kutatás és klinikai vizsgálat folyik a jelenlegi kezelési módok alkalmazási lehetőségeinek bővítésére.
A műtét általában csak akkor lehetséges, ha a betegséget korán diagnosztizálták, a daganat viszonylag kicsi, és nem központi elhelyezkedésű. Egyes kezelések a fájdalom és a kellemetlenségek csökkentésére és nem a betegség gyógyítására irányulnak. A lézersebészet célja például a teljesen nem eltávolítható, de a légútban akadályt képező daganat méretének csökkentése. Egyes esetekben kis fémcsövet (stentet) helyeznek el a betegben, mely nyitva tartja a légutat. A sugár-és kemoterápia mellékhatásai, például a hányinger, a hányás és a székrekedés számos módon csökkenthetők.
A tüdőrákos betegek palliatív ellátása, amely az életminőségjavítására szolgál, hatékonyan enyhítheti a fájdalmat.
Nem könnyű beszélni a tüdőrákkal és más rákbetegségekkel együtt járó érzelmi teherről; gyakran a hozzánk közel állókkal a legnehezebb őszintének lenni. Éppen ezért elképzelhető, hogy egy képzett, rákbetegekkel foglalkozó tanácsadótól kapjuk meg azt a segítséget, amelyre szükségünk van. Az orvos segíthet ilyen szakembert vagy önsegítő csoportot keresni, ahonnan támogatást és tanácsot kaphatunk. Kérhetjük a Hospice Szolgálat segítségét, mely kifejezetten a daganatos betegek ápolására szakosodott.
A tüdőrák típusai és kezelési módjai
Az adenocarcinoma, amely a légutak nyálkahártyájának nyálkatermelő sejtjeit érinti, a tüdőrák leggyakoribb típusa nőkben. Ez a ráktípus a leginkább nem dohányzókban alakul ki. Férfiakban a laphámrák a leggyakoribb típus, ez okozza a tüdőrákos esetek közel felét. A hörgőket bélelő sejtrétegben alakul ki, a légcsőtől (tracheától) a tüdő felé haladva. A nagysejtes karcinóma a legkevésbé gyakori. A három típust együttesen gyakran nem kissejtes ráknak nevezik, hogy megkülönböztessék őket a kissejtes tüdőráktól, amely a tüdőrákos esetek mintegy negyedét teszi ki. A kissejtes tüdőrák szinte mindig dohányzókban alakul ki, és agresszívan elterjed a tüdőben, illetve a test más részeiben. Ez a ráktípus a diagnózis megállapításakor általában már nem operálható, ezért más kezelési módokra van szükség.
A mellkasi röntgenfelvételen általában kimutatható a nagyobb rák jelenléte, de további vizsgálatokra van szükség a diagnózis megerősítésére és a kezelési móddal kapcsolatos részletes információk megszerzésére. A következő lépés a mellkas-CT vagy -MRI, mely pontosan mutatja a daganat elhelyezkedését, nagyságát és a nyirokcsomók áttétre utaló esetleges megnagyobbodását. A köpetmintát citológiai laboratóriumban elemzik. A helyi érzéstelenítésben végzett, bronchoszkópia (hörgőtükrözés) nevű vizsgálat lehetővé teszi, hogy az orvos belülről is lássa a tüdőt, és biopsziás mintát vegyen. Másik módszer a mediasztinoszkópia, amelynek során a nyakon ejtett pici nyíláson át kis endoszkópot vezetnek be, hogy megvizsgálják a mellüreget és a nyirokcsomókat, s mintákat vegyenek.
Szükség lesz-e műtéti beavatkozásra? Mindig az elterjedtség adja meg a választ.
A kezelési terv a rák típusától függ, illetve attól, hogy továbbterjedt-e a tüdőből. A nem kissejtes tüdőrák esetén a daganat eltávolítására szolgáló műtét lehet a legjobb megoldás. Ennek során eltávolíthatják az egész érintett tüdőt vagy annak egy részét. A sugár- vagy kemoterápiát különböző kombinált kezelésekben műtéttel együtt alkalmazzák. A műtét ritkán jó megoldás a kissejtes rák kezelésére, mivel sajnos nem valószínű, hogy a rák a tüdőre korlátozódik.
Sugárterápia: sok esetben a legjobb döntésnek bizonyul!
Sokat segíthet a fájdalom enyhítésében, a daganat méretének csökkentésében és olyan szituációkban, amikor a daganat más problémákat is okoz, például légutat zár el, és a tüdőterület összeeséséhez vezet.
Kemoterápia A rák elleni gyógyszerek, amelyek elpusztítják a daganatsejteket vagy gátolják osztódásukat, a leg-megfelelőbb megoldást jelentik a kissejtes tüdőrák kezelésére.

Szerző: Griffel Tibor
Végzettség: ELTE – Eötvös Loránd Tudományegyetem. Szakterület: a szív- és érrendszeri betegségek, gasztroenterológiai betegségek és a légzőrendszeri betegségek. Jelenleg reflexológus, életmód és tanácsadó terapeuta tanulmányokat is végzek.