Kórházi fájdalomcsillapítás
A legtöbb kórházi kezelést igénylő betegség fájdalommal jár, így a megfelelő fájdalomcsillapítás a kezelés integráns része kellene, hogy legyen. Sajnos azonban előfordul, hogy a betegnek ezt külön kérnie kell.
A fájdalom eltávolítása a kórházakból
A legtöbb kórházi beteg különféle fokú és jellegű fájdalomcsillapítást igényel. Egy részük éppen azért kerül kórházba, mert betegségéből vagy sérüléséből eredő erős fájdalmai vannak. Másoknál műtét vagy más kórházi eljárás következtében lép fel a fájdalom.
Gyorsítja a gyógyulást!
A fájdalom megszüntetése – forrásától függetlenül – nem csupán könnyít a beteg állapotán, hanem gyógyulását is meggyorsítja. Annak ellenére, hogy mindez magától értetődőnek tűnik, a megfelelő fájdalomcsillapításra egészen napjainkig gyakran nem figyeltek oda a kórházi kezelés során. Ennek több oka van: sok kórházi beteg fel volt készülve a fájdalomra, ezért ahelyett, hogy tiltakozott vagy fájdalomcsillapítást követelt volna, úgy döntött, inkább fegyelmezetten viseli a fájdalmakat. Az orvosok és az ápolónők rendszerint alulkezelték a fájdalmat, vagyis az opioidokat és a többi, erős fájdalomcsillapítót nem a fájdalom erősségének, hanem a szigorú szabályozásnak megfelelően adagolták.
Vagyis ahelyett, hogy a gyógyszert a fájdalom „elhatalmasodása” előtt beadták volna, s ezáltal féken tartották volna a fájdalmat, ütemezett adagolást követtek, ami gyakran azzal járt, hogy a beteg kezébe került annak ellenőrzése, mikor és mennyi fájdalomcsillapítóra van szüksége. A fájdalomcsillapítót továbbra is az orvos rendeli el, amit aztán megkap a beteg.
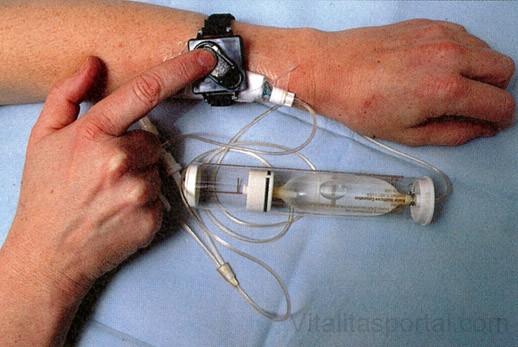
Az új eszközök, például a számítógép-vezérlésű infúziós pumpák lehetővé teszik, hogy a beteg akkor vehesse be a gyógyszert, amikor úgy érzi, szüksége van rá, és ne kelljen a nővérre várnia. Az előre kimért morfiumadagot egy tartályból, pumpa segítségével a beteg saját magának adja be intravénásán. A vizsgálati eredmények szerint a morfiumpumpát használó betegek esetében nemcsak a fájdalomcsillapítás hatékonyabb, de kevesebb gyógyszerre van szükség, mint a hagyományos gyógyszerszedés esetében.
- Fájdalom a nyak területén
- A fájdalom megítélése és érzése
- Csonttörések és ellátásuk, fájdalomcsillapítás
Ezek a cikkek is érdekelhetnek:
A morfiumpumpát a rákban vagy más, erős fájdalommal járó betegségben szenvedő járó betegek gyógyszerezésére is fel lehet használni. Alaptalannak bizonyultak azok a félelmek, hogy ezekben a betegekben függőség alakulhat ki a szerrel kapcsolatban. Több tanulmány megerősítette, hogy az addikció csak nagyon ritkán jelent problémát azokban az esetekben, amikor a szert olyanok használják, akik korábban nem voltak kábítószerfüggők.
A sürgősségi betegellátó egységben
A múltban a sürgősségi ellátást nyújtó orvosok másodlagos szempontnak tartották a fájdalomcsillapítás kérdését. Sőt, sokan közülük vonakodtak a fájdalomcsillapítástól, mert attól féltek, hogy azzal megnehezítik a helyes diagnózis felállítását. Ez azonban már a múlté. Bár a hangsúly továbbra is az életfunkciók (vérnyomás, szívverés és légzés) stabilizálásán van, a korai fájdalomcsillapítás szintén fontos szempont a sürgősségi ellátást végző osztályokon.
Ma már a korszerű diagnosztikai eszközöknek köszönhetően a mellkasi fájdalmakkal, szívinfarktus gyanújával kórházba került betegnek beadott morfium nem zavarja a betegség felismerését, és nem súlyosbítja a kórlefolyást. Csökkenti viszont a szorongást, és enyhíti a beteg panaszait. Hogy milyen fájdalomcsillapítót választanak, az a körülményektől függően változik. Nagyon súlyos fájdalom (csonttörés, szívinfarktus) esetén rendszerint a morfium az első választandó szer, feltéve, hogy a betegnek nincs légzészavara (a morfium ugyanis elnyomja az agyban a légzőközpont működését). A beteg nyugtatót is kaphat a szorongás enyhítésére.
A kevésbé súlyos fájdalmak rendszerint kezelhetők kodeinnel vagy más, gyengén kábító hatású szerrel. A paracetamol, az aszpirin és a többi nem szteroid gyulladásgátló gyógyszer (NSAID) az izomcsontvázrendszeri fájdalmak és a fertőzések okozta kellemetlenségek gyógyítására megfelelőek.
Helyi érzéstelenítőt, alkalmazhatnak kisebb műtéti beavatkozások, így egy seb összevarrása, lumbálpunkció (gerinccsapolás) vagy fájdalommal járó vizsgálatok során.
A műtőben
A műtőben és gyakran közvetlenül a műtét után az aneszteziológus szakorvos feladata a fájdalomcsillapítás. A nagyobb műtétek többségénél alkalmazott altatók olyan alváshoz hasonló állapotot idéznek elő, amely megakadályozza a mozgást, gátolja az agyba jutó ingerületek tudatosulását. Mielőtt a beteg bekerül a műtőbe, vénájába bevezetnek egy infúziós csövet, amelyen át feszültségoldó injekciót adnak neki, hogy csillapítsák szorongását.
Ezután a voltaképpeni altatás előidézésére az alábbi fázisokra kerül sor:
- Az indukció során rövid ideig ható barbiturátot adnak be a betegnek, hogy azonnal elveszítse öntudatát. Ezt egy izomlazító injekció követi, ekkor vezetik be a lélegeztető csövet a légcsőbe. Mindez csupán 60-90 másodpercet vesz igénybe. Inhalációs altatás: három-öt percet vesz igénybe, dinitrogén-oxid (kéjgáz) és valamilyen érzéstelenítő, pl. halotán belégzését jelenti, amelyekkel elérik az érzéstelenítést.
- Kombinált intravénás és inhalációs altatás: ennek során rövid hatású intravénás anesztetikumot adnak a betegnek, mielőtt belélegeztetik a hatékonyabb és hosszabb hatású altatógázt. Emellett infúzióban is adhatnak a műtét alatt ismételten altatót és izomlazítót.
- Az eljárás alatt az altatóorvos figyelemmel kíséri a beteg szívverését, vérnyomását és a vérben oldott gázok (az oxigén és a szén-dioxid) szintjét.
- Amikor a sebész befejezi a műtétet, az érzéstelenítő- és altatószerek adását leállítják, ezek néhány percen belül lebomlanak. Amikor ez bekövetkezik, a beteg visszanyeri az öntudatát. Az általános érzéstelenítés gyakori velejárója az émelygés és a hányás.
A helyi érzéstelenítők
A test egy meghatározott részén blokkolják a fájdalomérzetet és a mozgást. A legismertebb szerek közé tartozik a fogorvosok által is használt lidokain. A sebészek is helyi érzéstelenítést alkalmaznak az olyan műtétek alatt, amelyeknél csak az egyik végtagot vagy a test valamelyik körülhatárolható részét kell érzésteleníteni, például epidurális érzéstelenítőt injektálnak az ágyéki gerincbe, az alatta lévő terület érzéstelenítésére.
Az érzéstelenítésnek ezt a fajtáját gyakran alkalmazzák nőgyógyászati vagy ortopédiai műtéteknél, többek közt császármetszésnél és térdízületi beavatkozásoknál. Bizonyos esetekben a beteg teljesen tudatánál van, éber, míg más esetekben altatják. A beteg ekkor rendesen lélegzik, nem kell lélegeztetni.
A posztoperatív őrzőben
Közvetlenül a műtétet követően a legtöbb beteg legalább néhány órát a műtőhöz közeli helyiségben tölt. Itt gondosan ellenőrzik az eszméletét visszanyerő beteg vérnyomását, szívritmusát és légzését. Az érzéstelenítő hatás elmúlásával a betegnek fájdalomcsillapítót adhatnak a műtét utáni közvetlen fájdalom enyhítésére. Előfordul, hogy regionális érzéstelenítést alkalmaznak. Hasi műtét után például az érzőidegek gátlása érzésteleníti a területet 12-24 órán keresztül.
A kórteremben
Miután a beteg visszanyerte eszméletét és stabilizálódott az állapota, visszakerül a kórterembe. Súlyos műtét után intenzív osztályra vihetik, mielőtt a kórterembe visszakerül. Itt is részesül fájdalomcsillapításban. Ha a fájdalom súlyos, akkor a betegnek tovább adják a kábító hatású gyógyszert, akár a beteg által szabályozott morfiumpumpán keresztül. A fájdalom enyhülésével a betegtől fokozatosan megvonják a morfiumot, és enyhébb fájdalomcsillapítóra térnek át.
Hazatérőben
A betegnek felírják a fájdalomcsillapító gyógyszereket, amelyeket a patikában kell kiváltania. Jó, ha a műtét utáni fájdalomcsillapítást már a műtét előtt megbeszéljük a sebészünkkel, s amennyiben szükség lesz gyógyszerre, akkor azt ki lehet váltani még a hazamenetel előtt. Az orvos egyszerre csak meghatározott mennyiségű (maximum 1 hónapra való) gyógyszert írhat fel. Ezért figyeljünk oda arra, hogy gyógyszereinket otthon idejekorán pótoljuk: ne szombat éjszaka riadjunk fel arra, hogy nincs mit bevinni

Szerző: Griffel Tibor
Végzettség: ELTE – Eötvös Loránd Tudományegyetem. Szakterület: a szív- és érrendszeri betegségek, gasztroenterológiai betegségek és a légzőrendszeri betegségek. Jelenleg reflexológus, életmód és tanácsadó terapeuta tanulmányokat is végzek.