A májrák milyen tünetekkel jelentkezik? Hogyan gyógyítható?
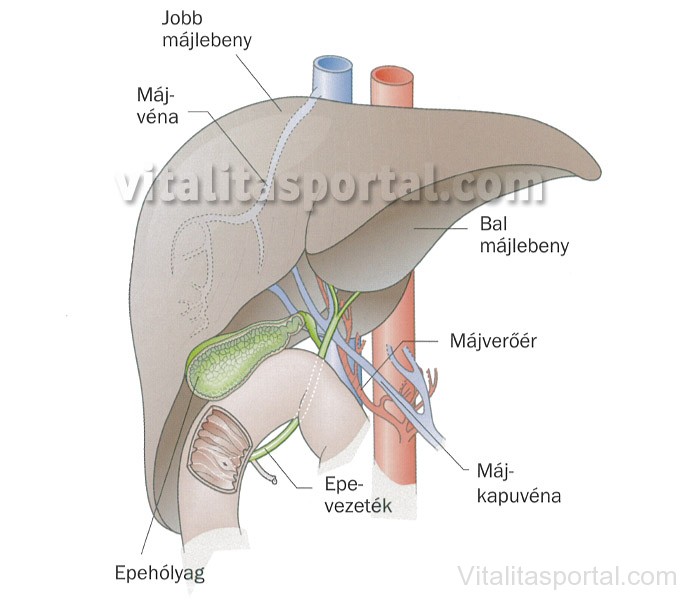
A máj az ember anyagcseréjének központi szerve. A szervezet legnagyobb mirigyeként igen sokoldalú feladatot lát el. A hasüreg jobb oldalán található, közvetlenül a rekeszizom alatt.
Mi a májrák?
Megkülönböztetünk primer (elsődleges) és szekunder (másodlagos) rosszindulatú máj-daganatokat. A primer rák kiindulhat a máj-sejtekből (májsejtrák, hepatóma, hepato-celluláris karcinóma) vagy az epevezeték sejtjeiből (cholangiokarcinóma). A másodlagos májrák során más szervek rosszindulatú rákja ad áttétet a májba. Az alábbiakban a primer májrákról lesz szó.
A májsejtrák gyakran még előrehaladott állapotban is csak a májra korlátozódik, ám a daganat következtében egyre nagyobb területen pusztul el a máj funkcióképes szövete, ami súlyos következményekkel jár. Elhelyezkedésétől függően a tumor megtámadhatja a szomszédos szöveteket, de a nyirok- és vérereken keresztül a ráksejtek távoli szervekbe is elvándorolhatnak (például a környéki nyirokcsomókba, a tüdőbe, a mellékvesébe, a csontokba és az agyba), ahol áttéteket képeznek.
Gyakoriság
Németországban évente mintegy 6000, míg Magyarországon kb. 1600 új esetet regisztrálnak. Világszerte évente 500 000-1 000 000 ember betegszik meg májrákban – ezzel a májrák a hatodik leggyakoribb rosszindulatú daganat és a harmadik a halált okozó rákbetegségek sorában a világon. Délkelet-Ázsia és Afrika egyes országaiban a májrák a leggyakoribb rosszindulatú daganat.
- Petefészekrák vizsgálat (tumormarker)
- Vastagbélrák megelőzése, műtéti kezelése
- Tüdőrák és okai, emfizéma, megelőző táplálkozás
Ezek a cikkek is érdekelhetnek:
Európában és az Egyesült Államokban az elmúlt időszakban mindkét nem vonatkozásában nőtt a májrák gyakorisága. Az esetek száma az utóbbi 20 évben megduplázódott. A májrák kockázata a férfiak körében kétszer-háromszor magasabb, mint a nők esetében.
Kockázati tényezők
Magyarországon a májsejtrák az esetek többségében (több mint 80 százalékban) a májzsugorodással függ össze.
A kockázati tényezők közé tartoznak az alábbiak:
- krónikus alkoholizmus,
- vírusfertőzések (hepatitis B és C),
- gyógyszerek (főleg anabolikus szerek szedése),
- genetikai tényező (hemokromatózis, azaz egy vastárolási betegség).
Kisebb a jelentősége a fejlett országokban a táplálkozási tényezőknek (egy speciális penészgomba méreganyaga, az aflatoxin okozhat ilyen problémát) és a foglalkozási ártalmaknak, például az oldószerekkel, növényvédő szerekkel és rovarirtókkal való érintkezés.
Tünetek
Korai szakaszában a betegségnek nincsenek tünetei, vagy csak kevéssé jellegzetes panaszok fordulnak elő.
Ha az alábbi szimptómák közül egyet vagy többet észlelünk, forduljunk orvoshoz:
- fájdalom a has felső részében,
- duzzanat a jobb bordaív alatt,
- étvágytalanság, émelygés,
- hőemelkedés vagy láz,
- csökkent teljesítőképesség,
- indokolatlan fogyás,
- a bőr fokozódó sárgás elszíneződése (sárgaság) és viszketése.
Korai felismerés és diagnózis
Minél hamarabb felfedezik a daganatot, annál nagyobb az esély a gyógyulásra. Sajnos gyakran olyan későn derül fény a betegségre, hogy már nem lehet meggyógyítani – ezért a rizikócsoportokhoz tartozó egyéneknek rendszeresen orvosi vizsgálatra kell menniük, lehetőleg félévenként.
Májrák gyanúja esetén alapos, sokrétű kivizsgálásra van szükség. Először részletekbe menően kikérdezik a beteget a panaszairól és a kórtörténetéről, majd alapos fizikális vizsgálat következik.
Ultrahangvizsgálat
A hasüregben kialakuló daganatokat leginkább ultrahangvizsgálattal lehet felfedezni, majd az elváltozás helye is meghatározható ilyen módon. Még egészen kis daganatok is kimutathatók ultrahanggal.
Vérvizsgálat
A vérvizsgálat a szervezet általános állapotáról, illetve az egyes szervek, mint a vese, a máj, a szív és a tüdő működéséről nyújt felvilágosítást. Májsejtrák gyanúja kapcsán azt is megnézik, nincs-e jelen hepatitisvírus-fertőzés, illetve nem mutathatók-e ki tumor markerek.
Májsejtrák esetében gyakran emelkedett a vérben az alfa-fetoprotein (AFP) nevű marker szintje. Korai stádiumban azonban még nem mutathatók ki a tumormarkerek, viszont magasabb AFP-szint daganat nélkül is előfordulhat (például májzsugorodás vagy krónikus májgyulladás esetén, illetve terhesség alatt). Ezért a tumormarker jelenléte vagy emelkedett szintje önmagában nem elegendő a diagnózis felállításához.
Képalkotó eljárások
Ha a májban daganatot találnak, további vizsgálatokra van szükség, hogy kiderüljön, milyen tumorról van szó, és hogy meg lehessen határozni annak elhelyezkedését.
Ezek közé tartoznak az alábbiak:
- CT-vizsgálat,
- MR-vizsgálat.
Gyakran már ilyenkor meg lehet állapítani, hogy jó- vagy rosszindulatú daganatról van-e szó, és hogy kialakultak-e áttétek. A felvételek alapján az orvos meg tudja állapítani, hogy műtéti úton el kell-e távolítani a daganatot, illetve hogy mekkora részt kell kimetszeni.
Biopszia
Ha nem egyértelmű a diagnózis, szövettani vizsgálat céljából szövetmintát vesznek az érintett területből. A helyi érzéstelenítésben végzett mintavételhez punkciós tűt használnak. A beavatkozást ultrahangos ellenőrzés mellett végzik.
A szövettani vizsgálattal meg lehet különböztetni a jó- és rosszindulatú daganatokat, valamint hogy elsődleges vagy másodlagos elváltozásról van-e szó. Nem kell biopsziát végezni, ha a diagnózis az ultrahang vagy a CT-vizsgálat alapján egyértelmű, és a daganatot műteni lehet. A kezelés egyes lépéseit csak akkor lehet megtervezni, ha valamennyi lelet rendelkezésre áll.
Terápia
Az, hogy milyen kezelési mód jön szóba, attól függ, hogy a diagnózis időpontjában menynyire előrehaladott a betegség. Tekintetbe veszik továbbá a máj állapotát, valamint a beteg korát és általános egészségi állapotát. A tumor típusának és kiterjedésének függvényében különböző kezelési módok kerülnek megfontolásra, amelyek önállóan vagy egymással kombinálva is alkalmazhatók.
Műtét
A májat részlegesen vagy teljesen eltávolítják, az utóbbi esetben májátültetést hajtanak végre. A beavatkozás célja a daganat teljes egészében való eltávolítása és a beteg meggyógyítása. A máj részleges eltávolítása csak akkor jöhet szóba, ha a tumor a májra és annak is csak egy adott részére korlátozódik, és eltávolítható úgy, hogy ne maradjon vissza daganat.
Májzsugorodás (cirrózis) esetén, amelynek kb. 50%-át idült alkoholizmus okozza, rosszabbak a műtéti lehetőségek, ezért nem lehet eléggé hangsúlyozni a megelőzés fontosságát.
Helyi kezelési módok
Az esetek 75 százalékában a diagnózis felállításakor már túl késő van a sebészi megoldáshoz – ilyenkor helyi módszerekre kerülhet sor. A kezelés célja a daganat növekedésének megállítása vagy lassítása, illetve ha lehetséges, a tumor elpusztítása.
Alkalmazott módszerek:
- bőrön át célzottan a daganatba adott injekciós készítmény,
- rádiófrekvenciás és lézeres abláció,
- transzarteriális kemoembolizáció.
A perkután (bőrön át adott) etanolinjekció célja a tumor sejtjeinek roncsolása. Vékony tűvel 95 százalékos tiszta alkoholt fecskendeznek közvetlenül a daganatba annak elpusztítása céljából – az eljárást ultrahang- vagy CT-vezérléssel végzik helyi érzéstelenítésben. A daganat körüli ép szövetet ilyenkor alig éri károsodás.
A rádiofrekrenciás ablációhoz szondát vezetnek a májba. A szondát rádiófrekvenciás hullámokkal felhevítik, és a daganatot a keletkezett hővel roncsolják („megfőzik”). A kezelés ez esetben is ultrahang- vagy CT-vezérléssel zajlik. Hasonló eljárás a lézeres abláció, amelyet azonban eddig ritkábban alkalmaztak. A hőt lézersugarakkal generálják, és a kezelés MR-vezérelt.
A fent ismertetett kezelések több vizsgálat szerint főleg akkor hatékonyak, ha a daganat nagysága nem haladja meg a 3-5 centimétert. A transzarteriális kemoembolizáció az embolizációt ötvözi a kemoterápiával. Az embolizáció során katéteren keresztül apró műanyag részecskéket juttatnak a daganatot ellátó verőérbe, amelyek elzárják az eret – így megszűnik a daganat vérellátása, ezért elhal. Ugyanakkor kemoterápiás szert is befecskendeznek, hogy elpusztítsák a tumorsejteket.
Sugárterápia
Külső sugárterápiát olyan lokalizált daganat esetén alkalmaznak, amelyet nem lehet operációval eltávolítani vagy más módon kezelni. A sugárkezelést napjainkban gyakran kombinálják gyógyszeres kezeléssel.
Gyógyszeres kezelés
A májsejtrák a felfedezése időpontjában sokszor már annyira előrehaladt, hogy nem lehet operálni. A kemoterápiát azért alkalmazzák csak kivételes alkalmakkor, mert a májrák gyakran nem reagál rá.
Ilyen esetekben célzottan ható gyógyszereket vetnek be: ezek az új fejlesztésű szerek molekuláris szinten hatnak, és a daganat anyagcseréjének jelátviteli rendszerét támadják meg. Blokkolják a sejtosztódást serkentő jeleket és gátolják a daganat növekedését.
A tirozinkinázgátló szorafenib, amelynek a májrákkezelésben való használatát 2007-ben engedélyezték, nem gyógyítja meg az előrehaladott májsejtrákot, arra viszont alkalmas, hogy bizonyos időre leállítsa a tumor növekedését, enyhítse a daganat okozta panaszokat és meghosszabbítsa a beteg életét. Más célzott gyógyszerek (például bevacizumab, erlotinib, lapatinib) lehetséges májrákellenes hatását szintén vizsgálják.
A máj sejtrák sikeres gyógyításához igen fontos a korai diagnózis. A veszélyeztetett csoportba tartozókat, különösen akiknek máj-zsugorodásuk van, rendszeres időközönként ultrahanggal megvizsgálják. Így idejében föl lehet ismerni a betegséget.
Gondozás és kilátások
A terápiát követően szükség van rendszeres ellenőrző vizsgálatokra, hogy idejében felismerhessék a daganat kiújulását és megkezdhessék a kezelést.
A helyzettől és a betegség lefolyásától függően hosszabb vagy rövidebb időközönként visszahívják a beteget kontrollvizsgála-tokra. A gondozás keretében alaposan kikérdezik és fizikálisan megvizsgálják a pácienst, s végezhetnek ultrahangvizsgálatot is, vagy vérvizsgálatot a szervezet általános állapotának felmérésére és az esetleges tumormarkerek kimutatására.
Szelektív belső radioterápia
A májátültetésre váró páciensek esetében a kezelés áthidalja a várakozási időt, mert a daganat növekedése lassul. A terápia célja az életminőség javítása és az élet meghosszabbítása. A besugárzást a nukleáris medicinában jártas szakember gondosan megtervezi és előkészíti: fontos egyebek között a sugárdózis helyes megválasztása, az optimális hatás elérése és a mellékhatások minimalizálása érdekében.

Szerző: Griffel Tibor
Végzettség: ELTE – Eötvös Loránd Tudományegyetem. Szakterület: a szív- és érrendszeri betegségek, gasztroenterológiai betegségek és a légzőrendszeri betegségek. Jelenleg reflexológus, életmód és tanácsadó terapeuta tanulmányokat is végzek.