Irritábilis bél szindróma diagnózisa és kezelése, étrendi ajánlások
Diagnózis
A diagnosztikai tevékenységnek két alapvető elvárásnak kell megfelelnie: 1. a kórisme felállítása történjen egyszerűen, 2. a kórkép felismerése legyen biztonságos.
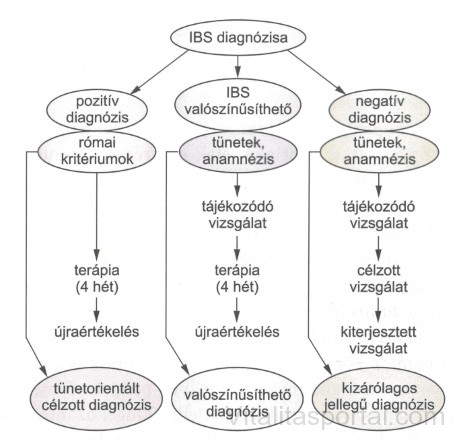
A célszerű és biztonságos diagnózis lehetőségei a tünetorientált pozitív, a valószínűsíthető, illetve a kizárásos jellegű, negatív diagnózis. Mivel az IBS nem egységes patogenezisű kórkép, nincs olyan egységesen ajánlható vizsgáló eljárás sem, amely általános diagnosztikai értékű lenne. A megfelelő didaktikus ajánlások segítségével azonban az esetek nagyobbik felében (kétharmad-háromnegyed részében) tünetorientált módon felállítható vagy valószínűsíthető az ún. pozitív diagnózis. A beteg és környezetének ismerete olyan tényező, amely elősegíti a megfelelő értékelést.
Pozitív diagnózis
Ma elsősorban a tünetek megfelelő és biztonságos értékelése jelenti a kórismézés alapját. A tünettan értékelésében a Róma III. kritériumok a mérvadóak. A tünetek megfelelő értékelését fontos anamnesztikus adatok segítik.
Az anamnézisnek ki kell térnie a tünetek kialakulásának körülményeire, a tünetek időtartamára és intenzitásának időbeni változására, a rosszindulatú betegségek családi megjelenítésére, nutritív tényezők esetleges szerepére, a pszichoszociális állapotra, a konfliktushelyzetek kérdésére. Ily módon építkezve lehetséges célirányosan, de a biztonság szempontjait is figyelembe véve eljutni a pozitív diagnózishoz. A pozitív diagnózis helyességét 4 hetes kezelési időszak eredményessége erősíti meg.
- A libidó csökkenése és okai
- A szexuális fejlődés visszamaradásának okai
- Vizelési panaszok okai
Ezek a cikkek is érdekelhetnek:
A diagnózis biztonságosságát elősegítő egyszerű eszközök IB S-ben
Az anamnézis során értékelhető adatok: a tünetek típusos vagy atípusos volta; a tünetek időtartama, intenzitása és változása; demográfiai adatok (nem, életkor); előzetes vizsgálatok (ha voltak) eredményei; vastagbél, vagy hasi tumor családi előfordulása; nutritív tényezők (laktózintolerancia), pszichoszociális háttér, személyiségi jegyek értékelése.
Valószínűsíthető diagnózis: a tünetek Róma kritériumok alapján történő értékelése, a körültekintő exploráció, anamnézis, fizikális vizsgálat valószínűsítik ugyan a diagnózist, de fokozott kockázati tényezők jelenléte esetén a diagnózis biztonságát egyszerű, ún. tájékozódó vizsgálatokkal meg kell erősítenünk.
Tájékozódó vizsgálatok: laboratóriumi alapvizsgálatok, occult vér vizsgálata a székletben, a széklet bakterológiai, parazitológiai vizsgálata.
Negatív, kizárásos diagnózis
Ha a tünetek értékelése, a tájékozódó vizsgálatok nem szolgálnak elégséges adatokkal, az elkülönítő diagnózis célszerűen megválasztott eszközeivel – az organikus betegségek kizárása révén – juthatunk el a kórisméhez. Fiatalabb életkorban és hasmenéses tünetek esetében a fertőzések, a nutritív tényezők (pl. laktózintolerancia), a vékonybél bakteriális kontaminációja, a maiabszorpció, a gyulladásos bélbetegség kizárása leginkább elsődleges.
45 éves életkor felett a fenti kórképek mellett a vastagbél tumora, diverticulosisa, a maldigestio különböző okai, a gyógyszermellékhatás (laxatív szerek abúzusa) felismerése jelentik az elkülönítő diagnosztika legfontosabb területeit. A székrekedéses panaszok esetén a vastagbél organikus, lumeneltéréssel járó betegségei (tumor, diverticulum), az anorectum anatómiai és funkcionális kórképei, a bélrendszer egyéb funkcionális betegségei (funkcionális obstipáció) jelentik a székletzavar hátterében elkülönítendő legfontosabb kórképeket.
Eszközös vizsgálatok
- A Róma II. ajánlás életkorfüggően, 45 éves kor felett szigmodoszkópia végzését, 50 éves kor, illetve új keletű panaszok, fokozott kockázati tényezők jelenléte esetén kolonoszkópia végzését tartotta indokoltnak differenciáldiagnosztikus célból, elsősorban a colontumor kizárása, kiszűrése céljából.
- A Róma III. diagnosztikus ajánlás a vastagbél endoszkópos vagy annak teljessége hiányában radiológiai vizsgálatát nem elsősorban életkortól függő vizsgálatként, hanem igény szerint, célzott jelleggel, organikus betegség kizárása céljából végzett diagnosztikus tevékenység részeként javasolja végezni.
Figyelmeztető (alarm) tünetek
A diagnosztikus tevékenység során észlelt figyelmeztető (alarm) tünetek organikus betegségre utalnak. Ezek: testsúlycsökkenés, éjszakai hasi fájdalom, éjszakai széklet, véres széklet, láz. Időskorban IBS gyanúja esetén a tájékozódó vizsgálatok elvégzése mellett a vastagbél eszközös vizsgálata, illetve egyéb célzott diagnosztikus tevékenység indokolt.
Kezelés
Az elmúlt években lényegesen nem bővült a kezelés eszköztára és ezen belül a gyógyszeres kezelésé sem.
Az IBS kezelésének ma elfogadott négy legfontosabb eleme:
- megfelelő orvos-beteg kapcsolat kialakítása;
- étkezéssel, élelmiszerekkel, életmóddal kapcsolatos ajánlások;
- tünetorientált gyógyszeres kezelés;
- pszichoterápiás kezelés különböző formái.
Ad 1. A megfelelő orvos-beteg kapcsolat
Az orvos aktív, ráhangoló részvétele a panaszok feltárásában, a diagnosztikus „stratégia” kialakításában, a kezelés folyamatában és eredményességének értékelésében. Eseménynapló: a stresszhelyzet, a családi és környezeti behatások, a betegek pszichés reakcióinak naplószerű rögzítése a tünetek és az események közötti összefüggések keresése céljából. Mértéktartás és fokozatosság a vizsgálatok során.
A beteg vezetése a diagnosztika és a kezelés folyamán. A beteg tájékoztatása a betegségről, annak benignus jellegéről; a kételyek, aggodalmak tisztázása. A kezelési stratégia kialakítása a beteg együttműködésének megnyerésével. A kezelés rövid és hosszútávon várható eredményeinek megbeszélése. Az eredmények időszakos értékelése. A további szakmai ellátás, a konzultáció lehetőségének biztosítása: a kellő eredményesség hiánya, az állapotromlás, új tünetek jelentkezése esetén mindenképpen.
Ad 2. Étrendi javaslatok
Az IBS-betegek egy része jól reagál az étrend megváltoztatására. Az étkezés rendszeres és mértéktartó jellege, a megfelelő energiabevitel mellett az alapélelmiszerek kigyensúlyozott aránya lényeges. Javasolt a puffasztó élelmiszerek kerülése, a zsiradékbevitel csökkentése, a koffein- és az alkoholfogyasztás mérséklése, a mesterséges édesítőszerek (szorbitol, fruktóz) mértékletes használata, mivel mindezek tovább fokozhatják a bélrendszer feszülését, növelhetik a fájdalomérzetet, és ronthatják a már meglevő hasmenést.
Előnyösnek látszik a természetes rosttartalmú ételek és élelmiszerek fogyasztása, a székrekedéses IBS-formában a természetes növényi rostok (pl. búzakorpa) kiegészítő jellegű használata. Nem minden IBS-beteg tűri jól a rostbevitel növelését. Az élelmiszerekkel kapcsolatos tanácsok nem nélkülözhetik az egyes élelmiszerekkel vagy alapanyagokkal szemben fennálló esetleges intolerancia megítélését sem (pl. laktózintolarencia).
Ad 3. Az IBS gyógyszeres kezelése
A farmakoterápia alapját az új patofiziológiai ismeretek jelentik, eszközei három fő hatástani csoportba oszthatók: a tápcsatornamotilitás, a visceralis szenzitivitás és a központi idegrendszeri moduláció zavarait befolyásoló gyógyszerekre.
Az IBS gyógyszer terápiájában a hatékonyság megítélésének nemzetközi kritériumai szigorúvá váltak, s ennek az eddig használt készítmények csak egy része felel meg. A hatékonyság kérdését nehezíti, hogy az IBS-ben a placebohatás jelentős, placebo adásával a betegek 30-70%-ában a tünetek javulása, azaz kedvező válasz figyelhető meg.
Az IBS kezelésében a gyógyszerválasztás egyik célszerű alternatívája a tünetek súlyának megfelelő, tünetorientált terápia megválasztása. Hasi fájdalom mint uralkodó tünet esetében a kezelés igazoltan hatékony szereként ajánlhatók a spazmolitikus hatású kalcium-antagonista hatású készítmények (pinaverin, mebeverin).
A tápcsatorna-szelektív kalcium-antagonista szerek a tápcsatorna simaizomrendszerére hatnak, csökkentik a Ca2+-ionok beáramlását a simaizomsejtekbe, ezáltal hatékonyan csökkentik a simaizomzat fokozott tónusát, kontraktilitását és a kifejlődő kontrakciók számát. A szerek egyúttal mérséklik a tápcsatorna hiperszenzitivitását is, mivel a visceralis afferens idegvégződések perifériás szinapszisában a Ca2+-ion az ingerületátvitel egyik modulátora.
Új farmakoterápiás ígéretet jelentenek a tápcsatornái simaizom- és neurotranszmisszióban szerepet játszó szerotonin (5-HT) rendszeren keresztül ható farmakonok. A szerotonin speciális receptoralcsoportjain keresztül, jelentős szerepet játszik a bélperisztaltika szabályozásában, valamint a visceralis fájdalom aktiválásában. Új farmakoterápiás utat jelenítenek meg a szerotonin (5 HT) tápcsatornái modulációja révén ható 5-HT4 -agonista és 5-HT3-antagonista szerek.
Gondozás
A beteg panaszmentessé válása igazolja a diagnózis helyességét. A betegek nagy része – enyhe vagy mérsékelt és időszakos tünetekkel – csak a tünetek kiújulása esetén igényel orvosi konzíliumot. A beteg állapotában bekövetkező, nem indokolható változás esetén organikus betegség megjelenésére kell gondolnunk. Az IBS súlyosabb formájában – az ún. nehéz betegek esetén – a tartós kezelés, a gondozás alapvető igény.

Szerző: Griffel Tibor
Végzettség: ELTE – Eötvös Loránd Tudományegyetem. Szakterület: a szív- és érrendszeri betegségek, gasztroenterológiai betegségek és a légzőrendszeri betegségek. Jelenleg reflexológus, életmód és tanácsadó terapeuta tanulmányokat is végzek.